随着干细胞、组织工程等研究的不断深入,“再生医学”这门新型学科开始引领一场影响深远的医学革命。
孙海翔团队在为方女士实施干细胞卵巢内移植术。(资料图片)
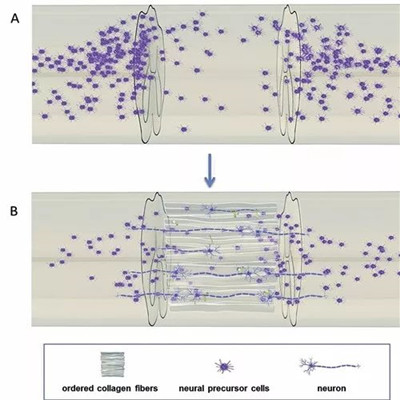
有序的胶原纤维 神经 神经前体细胞
▲ 神经再生胶原支架修复脊髓损伤的再生机理图。

数根神经再生胶原支架归拢为束状。
很多科幻电影里都有这样的情节:主角身体受到严重创伤,在先进医疗技术帮助下,患者的创处很快痊愈,伤口也恢复如初……在医学科技高速发展的今天,这种美好遐想正在逐步照进现实,这一切都源于一项可以改变人类命运和未来的学科——再生医学。
美国生物学家、诺贝尔奖得主吉尔伯特曾预言:“用不了50年,人类将能够培育出人体所有器官。”随着干细胞、组织工程等研究的不断深入,“再生医学”这门新型学科开始引领一场影响深远的医学革命
自2001年回国以来,中国科学院遗传与发育生物学研究所再生医学研究团队负责人戴建武研究员一直致力于再生医学研究,取得了一系列具有重要意义的技术成果,使我国再生医学技术达到世界先进水平。
干细胞——
器官“重生”的秘密所在
干细胞能分泌多种细胞因子,可修复早衰的卵巢
2018年1月12日上午九点半,随着一声啼哭,在南京鼓楼医院,患有卵巢早衰多年的方女士在康复后成功诞下一名男婴。这标志着我国在卵巢再生临床研究中取得了突破性进展,也宣告再生医学技术在攻克生殖系统“不治之症”方面取得了阶段性胜利。
卵巢早衰(POF)是指女性40岁之前由于多种病因出现的卵巢功能衰竭,导致发生促卵泡激素水平升高和雌激素水平降低等症状。卵巢早衰的女性很难实现受孕,因为这类患者在月经周期中没有优势卵泡活动,无法取得卵子。因此,卵巢早衰也被业内公认为无法治愈的顽疾。
“我国约有4亿育龄女性,其中,卵巢早衰发病率超过1%。而且,我国卵巢早衰患者由于卵巢功能评估意识较弱,疾病普遍发现晚,自然妊娠概率极小。”南京鼓楼医院生殖医学中心主任孙海翔告诉经济日报记者,通俗点说,卵巢早衰就像一株鲜花从根茎枯萎(卵巢早衰),没有好种子(卵子),如何能结出甜美的果实(胎儿)?因此,解决这部分患者不孕的关键就在于如何挽救卵巢功能,获得优质卵子配成胚胎。
为解决这一世界性难题,中科院遗传发育所再生医学研究团队负责人戴建武与南京鼓楼医院生殖医学中心合作,于2015年在国际上率先开展脐带间充质干细胞干预卵巢早衰合并不孕症临床研究。该临床研究在通过医院伦理审查、国家卫计委备案后,成为我国实行干细胞临床研究备案制度后,首批备案的8个干细胞临床研究项目之一。
科学家们之所以看上了干细胞,是因其属于细胞中原始的、未(完全)分化的一类。干细胞既可以自我更新,也可以在适当条件下分化为特定的功能细胞,也就是说具有再生的“本领”。
据戴建武介绍,干细胞能分泌多种细胞因子,如VEGF、HGF、IGF-I等,通过一定途径参与调节颗粒细胞生长、凋亡,以达到修复早衰卵巢的目的。
2015年12月,孙海翔临床团队为方女士实施了干细胞卵巢内移植术,该脐带间充质干细胞由鼓楼医院GMP级临床干细胞室制备,并经中国食品药品检定研究院第三方检验。经术后复查,孙海翔发现患者卵巢内血流有明显改善,但未曾怀孕。2016年,方女士又进行了两次移植。2017年5月,方女士经检查确认大卵泡活动,实现自然受孕。如今,宝宝健康出生,悬在方女士一家人心上的石头终于落地了。
在中国食品药品检定研究院细胞资源储藏及研究中心主任袁宝珠看来,卵巢再生临床研究的突破性进展,为高龄妇女卵巢功能低下及卵巢抗衰老提供了新的技术手段,在严格监管的基础上,干细胞技术将带来更多福祉。
生物材料——
给干细胞“安家”
智能型胶原支架犹如一个供干细胞生长发育的“温床”
干细胞和生长因子具有修复功能,但因其体积仅为微米级,在丰富血流的作用下,很难作用于受损部位。因此,如何将注入到体内的干细胞固定在需要它们的地方,成为一大难题。
最终,戴建武团队研制出一种可以注射的智能型胶原支架材料,以水凝胶形式存在,在与干细胞充分混合后注入患者卵巢内,形成一个供干细胞生长发育的“温床”,以保证其仅限于卵巢内“活动”,解决了这一难题。
同时,脐带间充质干细胞附着在胶原支架材料上,通过支架帮助干细胞定植、分化,修复早衰的卵巢,使患者能够重获生育能力。并且,胶原支架在完成“任务”之后,通常持续数月左右就会自然降解,对人体无伤害。
据戴建武介绍,胶原蛋白属于生物材料的一种,具备四大特性:生物功能性、生物相容性、可加工性及化学稳定性。所谓生物功能性,指生物材料需具有器官组织所需的功能性,如人造关节需具有自体骨骼相应的强度;生物相容性,指可以与自体组织和血液和平共处,无毒不致癌、不排斥;可加工性,指可以按照要求成型、可以消毒;化学稳定性,指可以耐老化或被降解。
“生物材料作为支架,可以促进干细胞的定植以及微环境的重建,为缺损的组织器官如脊髓、心肌等再生修复提供可能的治疗策略。”戴建武说。
实际上,这种神奇的生物支架已经多次应用到临床试验当中,为解决人类的疑难杂症立下了汗马功劳。
2015年4月,一名28岁因高空坠落受伤的男性接受了神经再生胶原支架治疗脊髓损伤手术,取得成功。目前,这位急性胸段完全性脊髓损伤受试者经过康复,运动能力已取得显著改善,生活自理能力显著提高。
戴建武向记者展示,这种白色的生物支架长约10厘米,每根直径不足1毫米。在使用时,医生将数根丝状支架归拢成直径2至4毫米的束状,然后根据病人的脊髓空洞大小填入。神经可以在胶原支架这个“管道”的支撑和引导下有序生长,瘢痕中再生抑制因子的沉积也会被抑制。
“相当于先搭个桥,然后把间充质干细胞‘种’在这个胶原支架材料上,以便让两侧的神经长过去。”戴建武打了个比方说。
器官——
或将实现体外“制造”
3D生物打印为科学家们带来希望
“未来人类将培育出所有人体器官。”吉尔伯特所的预言能否成为现实?
戴建武认为,这一切并不遥远。“几千年来,中枢神经系统一直被认为不能再生,而再生医学带来了再生的希望,使我们有理由相信,人体所有的器官组织都可以再生。”戴建武说,再生医学有利于引导组织再生,以修复因老化、生病、受损造成的不健康组织或器官。如今,再生医学正在为其他组织器官,如心脏、肝脏等提供损伤修复方面的可行性治疗策略。不久的将来,人们或许可以在体外完成器官“制造”,用以替代人体缺损的组织器官。
对此,国际上目前认为可行的途径有两条:通过生物反应器进行器官组织的体外培养,以及通过3D生物打印来制造功能器官及组织。
2008年6月,一名30岁的西班牙患者在相关医疗管理部门许可下,接受了世界首例自体干细胞培育的人工气管移植手术,短期内恢复状况良好。目前,这项研究仍在进行中,虽然存在很多质疑,但很多科学家认可和采用了这一思路——利用干细胞及支架材料在生物反应器中进行器官组织构建。然而,要让体外制造的组织器官具有功能,需要解决使干细胞在支架上定植并定向分化为适合的功能细胞等一系列非常棘手的问题。
随着3D打印技术不断发展普及,科学家开拓出了另一条更有希望进行体外器官构建的途径——3D生物打印。
3D生物打印的基本思路是:将器官进行全细胞分析后建模,通过将合适的生物功能性材料与细胞混合,进行3D逐层打印,使细胞精确定位,最终打印出具有功能的组织器官,再进行移植。目前,这项研究刚刚起步,如何找到既可以快速固化成型,又能符合组织器官相应的力学强度,还能与细胞良好相容的生物材料等,都是科学家亟待解决的问题。
戴建武说,随着多学科技术领域的突破与生物技术不断交叉融合,以干细胞和生物材料为主的再生医学将成为未来人类生命科学及医学诊疗新的突破口。再生医学技术在医学领域的科研、转化与应用将越来越向纵深方向发展,为目前尚无有效治疗手段的组织器官缺损提供可能的治疗策略,不断造福患者。